Toggle Dropdown
Об утверждении Правил организации скрининга
Приказ Министра здравоохранения Республики Казахстан от 9 сентября 2010 года № 704.
Данная редакция действовала до внесения изменений от 31.08.2017 г.
В соответствии с подпунктом 1) статьи 5 Закона Республики Казахстан "О социальной и медико-педагогической коррекционной поддержке детей с ограниченными возможностями", а также в целях совершенствования дородовой диагностики, профилактики врожденных и наследственных заболеваний у детей, снижения детской заболеваемости и инвалидности в Республике Казахстан, ПРИКАЗЫВАЮ:
1. Утвердить прилагаемые Правила организации скрининга.
2. Департаменту организации медицинской помощи (Нургазиев К.Ш.) направить настоящий приказ на государственную регистрацию в Министерство юстиции Республики Казахстан в установленном порядке.
3. Департаменту административно-правовой работы Министерства здравоохранения Республики Казахстан (Бисмильдин Ф.Б.) обеспечить официальное опубликование настоящего приказа в средствах массовой информации после его государственной регистрации в Министерстве юстиции Республики Казахстан.
4. Руководителям управлений здравоохранения областей, городов Астаны и Алматы (по согласованию):
1) в соответствии с настоящим приказом обеспечить организацию скрининга;
2) информацию об организации скрининга предоставить в РГП "Научный центр акушерства, гинекологии и перинатологии" Министерства здравоохранения Республики Казахстан ежеквартально не позднее 10 числа месяца следующего за отчетным периодом.
5. Признать утратившим силу приказ и.о. Министра здравоохранения Республики Казахстан от 7 марта 2008 года № 125 "Об утверждении Положения о деятельности медико-генетических консультаций (отделений) в Республике Казахстан" (зарегистрированный в Реестре государственной регистрации нормативных правовых актов за № 5178, опубликованный в газете "Юридическая газета" от 25 апреля 2008 г., № 62 (1462)).
6. Контроль за исполнением настоящего приказа возложить на вице-министра здравоохранения Республики Казахстан Каирбекову С.З.
7. Настоящий приказ вводится в действие по истечении десяти календарных дней со дня его первого официального опубликования.
Утверждены
приказом Министра здравоохранения
Республики Казахстан
от 9 сентября 2010 года № 704 Правила организации скрининга
1. Настоящие Правила организации скрининга разработаны в соответствии с подпунктом 1) статьи 5 Закона Республики Казахстан "О социальной и медико-педагогической коррекционной поддержке детей с ограниченными возможностями", а также в целях совершенствования дородовой диагностики, профилактики врожденных и наследственных заболеваний у детей, снижения детской заболеваемости и инвалидности в Республике Казахстан.
2. Правила распространяются на медицинские организации, независимо от форм собственности.
3. В настоящих Правилах используются следующие понятия:
1) пренатальный скрининг - массовое обследование беременных с целью выявления групп риска по врожденной и наследственной патологии внутриутробного плода;
2) неонатальный скрининг - массовое обследование новорожденных на наследственные заболевания обмена веществ с целью их раннего выявления и лечения;
3) материнский сывороточный тест - исследование крови матери, которое проводится с 10 по 14 и с 16 по 21 недели беременности для выявления у плода синдрома Дауна, синдрома Эдвардса, синдрома Тернера, открытых дефектов невральной трубки, эвентерации передней брюшной стенки.
4. Пренатальный или дородовый скрининг беременных направлен на раннее выявление и диагностику хромосомных болезней, врожденных пороков развития (далее - ВПР) внутриутробного плода для предупреждения рождения детей с тяжелыми, не поддающимися лечению генетическими нарушениями.
2. Порядок организации скрининга
5. Для повышения эффективности пренатального скрининга необходимо организовать обследование беременных женщин по уровням.
На первом уровне проводятся скрининговое обследование беременных женщин с использованием биохимического генетического скрининга сывороточных маркеров в 1 и 2 триместров беременности, ультразвуковое исследование (далее - УЗИ) скрининга, позволяющее с высокой вероятностью формировать группы риска по возможным генетическим нарушениям плода.
Забор сыворотки крови всех беременных в регионе в сроки 10-14 недель (скрининг 1 триместра) или 16-21 недели (скрининг 2 триместра) для исследования сывороточных маркеров генетических аномалий плода. УЗИ исследование должно быть максимально приближено к дате забора крови. Сыворотка крови беременных всей области направляется в областную (городскую) МГК.
Проведение анализа сывороточных маркеров проводится централизованно в медико-генетической консультации подготовленными специалистами с использованием единого для всей республики стандартизованного оборудования и реактивов, отвечающих требованиям скрининга. Анализ крови в лаборатории пренатального скрининга должен быть готов не позднее 3 дней после поступления. В лаборатории фиксируется дата прибытия образца и дата постановки анализа. При выявлении отклонений в биохимических или УЗИ маркерах беременная направляется на второй уровень пренатального скрининга.
Мероприятия этого уровня обследования организуются и проводятся организациями здравоохранения, осуществляющими наблюдение за беременными женщинами.
6. Обследование беременных на первом уровне включает трехкратное скрининговое ультразвуковое исследование:
в сроке 10-14 недель (оценка толщины воротникового пространства плода, длины носовой кости);
в сроке 20-24 недели (выявление ВПР и эхографических маркеров хромосомных болезней плода);
в срок 32-34 недели (выявление ВПР с поздним проявлением, функциональная оценка состояния плода и плаценты).
Биохимический скрининг сывороточных генетических маркеров или материнский сывороточный тест (не менее двух) включает:
в сроки 10-14 недель "двойной тест" (определение плацентарного протеина, связанного с беременностью (далее - ПАПП-А) и 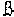 -единицы хорионического гонадотропина (далее -
-единицы хорионического гонадотропина (далее - 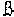 ХГЧ));
ХГЧ));
в сроки 16-21 недели "тройной тест" (определение альфа-фетопротеина (далее - АФП), неконъюгированный эстриол (далее - НЭ) и 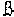 ХГЧ).
ХГЧ).
7. Исследование уровня сывороточных маркеров проводится на многофункциональном иммунофлюоресцентном генетическом анализаторе с использованием специального программного обеспечения расчета генетического риска на основе возраста, срока беременности, размеров плода, веса беременной, наличия ультразвуковых маркеров, расчета лабораторных норм и их отклонений.
8. Для корректного расчета уровня сывороточных маркеров необходимо:
1) забор венозной крови проводить в поликлиниках (кабинетах) и других медицинских организациях независимо от форм собственности, осуществляющими наблюдение за беременными женщинами в сроки 10-14 и 16-21 недели беременности;
2) забор крови проводить натощак в чистую центрифужную или иную пробирку, без консерванта, в количестве 4-5 миллилитра (мл) при свободном ее течении через иглу, избегая гемолиза;
3) образцы крови необходимо хранить до свертывания при комнатной температуре 2-3 часа, после этого центрифугировать при 3000 оборот в минуту в течение 5 минут, сыворотку аккуратно отделить пипеткой или переливанием в специальную чистую пробирку;
4) образцы сыворотки доставлять в медико-генетическую консультацию (далее - МГК) с точной маркировкой пробирки в специальной упаковке с соблюдением температурного режима (+2 - +8С). Каждый образец сыворотки сопровождается специальным направлением с полной информацией о беременной и плоде;
5) допускать замораживание сыворотки крови, но не более 1 раза до постановки анализа. После постановки анализа сыворотки крови хранятся в условиях морозильника в течение 1 года.
9. На втором уровне пренатального скрининга проводится уточнение диагноза хромосомной болезни внутриутробного плода путем проведения инвазивных процедур - хорионбиопсии, плацентобиопсии, амниоцентеза и кордоцентеза с обязательным цитогенетическим и молекулярно-генетическим (в случае моногенной наследственной болезни) исследованием плодного материала, уточнение точного диагноза открытых дефектов невральной трубки путем проведения высокоспециализированного ультразвукового исследования.
Мероприятия второго уровня осуществляются в областных/городских МГК подготовленными специалистами по пренатальной диагностике.
10. Сразу при первой явке на второй уровень пренатального скрининга, минуя первый, направляются беременные женщины:
1) в возрасте 35 лет и старше;
2) наличие в анамнезе рождение ребенка с ВПР, хромосомной болезнью или моногенными наследственными заболеваниями;
3) с установленным семейным носительством хромосомных аномалий или генных мутаций;
4) с выявленными отклонениями в содержании сывороточных маркеров и УЗИ маркерами.
11. Мероприятия второго уровня включают:
 Судебная практика
Судебная практика